Cos’è la retinopatia diabetica?
È una grave complicazione del diabete: colpisce la retina ed è la prima causa di ipovisione e di cecità nei Paesi sviluppati in età lavorativa.
Quanto è diffusa?
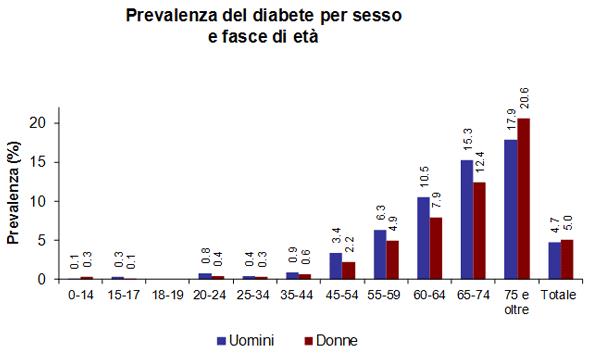
L’Organizzazione mondiale della sanità stima che i diabetici nel mondo siano oltre 346 milioni. In Italia la prevalenza del diabete, secondo l’Istat, è stimata intorno al 4,9% della popolazione (quasi tre milioni di persone); colpisce soprattutto gli anziani e, in particolare, il 19,5% degli individui con età uguale o superiore ai 75 anni. Tutti questi individui sono potenzialmente a rischio di contrarre una retinopatia diabetica.
La retinopatia diabetica è prevenibile?
Sì, i danni alla retina causati dalla retinopatia diabetica sono generalmente prevenibili.
In che modo la retinopatia diabetica si può diagnosticare e prevenire?
Innanzitutto controllando periodicamente il livello di zuccheri in circolo facendo i classici esami del sangue (glicemia). Inoltre è essenziale eseguire controlli periodici del fondo oculare e, se necessario, sottoporsi ad esami specifici (come fluorangiografia e OCT) per valutare l’eventuale presenza della malattia e la sua gravità. Quest’ultima dipende, in massima parte, dal grado di scompenso del diabete: ciò che conta non è solo il valore della glicemia, ma anche le variazioni quotidiane (differenza tra massimo e minimo). Un test attendibile è l’emoglobina glicata (HbA1c): si misura con un semplice prelievo sanguigno e dà una misura dell’andamento della glicemia degli ultimi mesi.
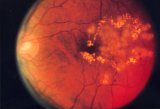 Come si esegue la diagnosi?
Come si esegue la diagnosi?
Per la diagnosi della retinopatia diabetica l’osservazione del fondo oculare (oftalmoscopia diretta e indiretta) è un momento essenziale nella visita del paziente con diabete mellito.
Altre metodiche che permettono di studiare il microcircolo e scoprire le alterazioni dei vasi retinici sono:
• retinografia (utile quando si debbano effettuare confronti nel tempo delle condizioni del fondo oculare);
• fluorangiografia (la digitalizzazione di tale metodica permette di elaborare le immagini in modo da evidenziare con grande nitidezza le più piccole alterazioni della rete capillare e fornisce informazioni utili per un eventuale trattamento laser).
Qual è la causa?
La causa principale della retinopatia diabetica è la presenza di un diabete mal controllato che, nel tempo, porta allo sviluppo di alterazioni dei piccoli vasi sanguigni, fino a creare dei veri e propri sfiancamenti (detti ‘microaneurismi’) e la trasudazione della parte liquida del sangue in prossimità della regione maculare – il centro della retina – che, a sua volta, può provocare la maculopatia diabetica (edema maculare). L’accumulo di sostanze al di fuori dei vasi è detto ‘essudato’. La malattia progredisce lentamente, provocando danni prima reversibili (curabili), che diventano progressivamente irreversibili (il tessuto nervoso retinico può essere danneggiato irreparabilmente e si può perdere la vista se non ci si cura correttamente).
Quali forme esistono?
Esistono due tipi di retinopatia diabetica:
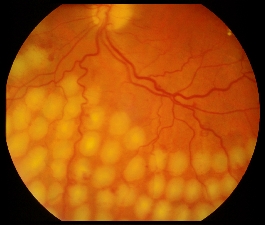
• Forma non proliferante. I vasi retinici presentano zone di indebolimento, con dilatazione della parete (microaneurismi), e possono sanguinare, producendo emorragie retiniche, edema e/o ischemia. L’edema si verifica quando trasuda del liquido dalle pareti alterate dei capillari: il fluido provoca un rigonfiamento della retina o l’accumulo di grassi e proteine (essudati duri). L’ischemia (carenza di ossigeno ai tessuti) è il risultato dell’occlusione dei vasi capillari; la retina, ricevendo sangue in quantità insufficiente, non riesce a funzionare correttamente. Ciò favorisce il passaggio alla forma proliferante.
• Forma proliferante. Quando i capillari retinici occlusi sono numerosi, compaiono ampie zone di sofferenza retinica (aree ischemiche ed essudati molli). Queste zone di retina sofferente, nel tentativo di supplire alla ridotta ossigenazione, reagiscono stimolando la crescita di nuovi vasi sanguigni. I nuovi vasi sono però anomali perché hanno una parete molto fragile e si moltiplicano sulla superficie della retina. Essi sanguinano facilmente, dando luogo a emorragie vitreali, e portano alla formazione di tessuto cicatriziale, il quale, contraendosi progressivamente, può provocare il raggrinzimento e/o il distacco della retina.
Quali sono i sintomi?
A volte la retinopatia diabetica porta ad un calo progressivo della vista fino all’ipovisione e alla cecità, mentre in altri casi rimane priva di sintomi soggettivi (non si avverte alcun disturbo) fino a stadi avanzati della malattia, quando si manifesta un calo grave ed improvviso dell’acuità visiva.
 Quale terapia si può seguire se si ha una retinopatia diabetica?
Quale terapia si può seguire se si ha una retinopatia diabetica?
È essenziale riportare entro i valori normali la glicemia e l’emoglobina glicosilata (proteina presente nel sangue che tende a legarsi al glucosio e permette di ricostruire quanti zuccheri si sono assunti di recente). A tale scopo possono essere utili, da un lato, farmaci ipoglicemizzanti e, dall’altro, integratori alimentari specifici, rimedi vasoprotettori ed anti-edemigeni (contro l’accumulo di liquidi sotto la retina). In caso di retinopatia diabetica avanzata, invece, può essere necessario, oltre all’impiego dell’insulina per via generale, il ricorso alla laserterapia fotocoagulativa retinica allo scopo di salvare la vista residua. Se si è affetti da una grave retinopatia diabetica, con sanguinamento consistente, può essere necessario invece un intervento chirurgico di vitrectomia (rimozione dell’umor vitreo ed asportazione di eventuali membrane).
 Quando andare dall’oculista?
Quando andare dall’oculista?
In seguito alla diagnosi di diabete, è consigliato eseguire subito una visita oculistica, per valutare le condizioni visive e lo stato della retina (soprattutto se è da tanto tempo che non ci si controlla). Sarà poi l’oculista ad indicare la scadenza più opportuna per la visita successiva, collaborando in tal modo con il diabetologo, che potrà adottare la terapia più idonea ed efficace. Se si ha un diabete di tipo 2 (alimentare) o, comunque, se il diabete è ben compensato (la glicemia è tenuta sotto controllo) potrà essere sufficiente recarsi dall’oculista una volta l’anno. Però potrebbero essere necessari anche controlli più frequenti.
N. B. Secondo l’Oms circa il 14% dei disabili visivi deve la propria condizione a questa malattia nei Paesi più benestanti contro il 3,9% a livello planetario (dato calcolato su 314 milioni di ciechi e ipovedenti, dato poi ridotto a 285 milioni alla fine del 2010). Stando invece ai dati resi noti a novembre del 2009, dopo 14 anni di diabete il 2% delle persone diventa cieco e il 10% soffre di gravi problemi visivi; tuttavia queste percentuali possono variare molto: bisogna considerare se il diabete sia ben controllato o meno. A giudizio di R. Frezzotti e R. Guerra (nel volume intitolato “Oftalmologia essenziale”), invece, dopo 15-20 anni dalla diagnosi praticamente tutti i pazienti affetti da diabete grave e oltre il 60% delle persone affette dalla forma meno grave presentano un certo grado di retinopatia diabetica.
